|
敗血症指的是因病毒、細菌等病原體感染所引發的急性發炎反應。由於病程進展速度快,臨床醫師必須在極短時間內辨認出正確的病原體才能正確治療,造成處置上的困難。謝文馨團隊開發出可即時、精準檢測敗血症病原的診斷平台,目前已有雛型產品... |
|
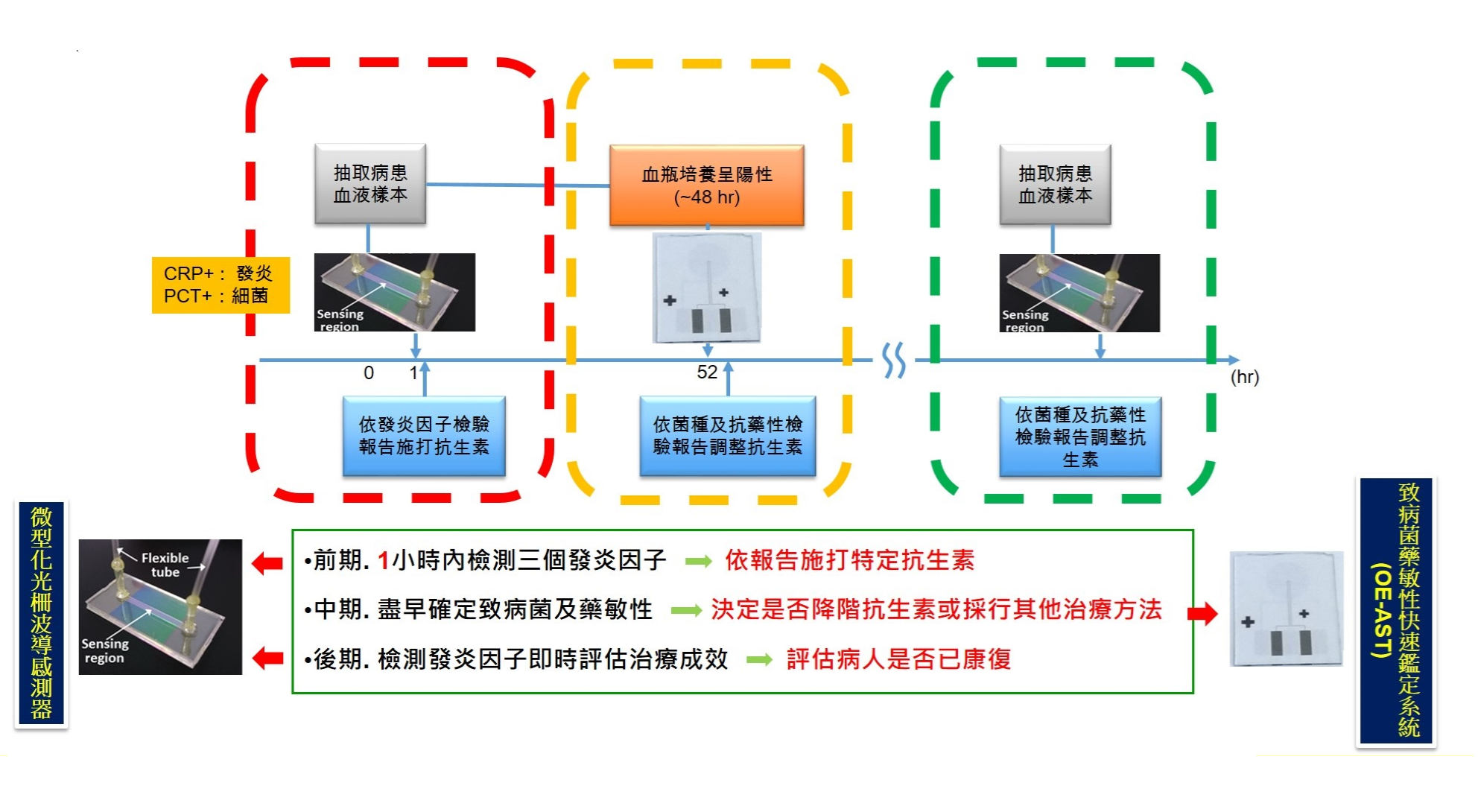
敗血症是一種死亡率極高且病程演變非常快速的疾病。由於引發敗血症的病原體十分多樣,為了搶在6小時的黃金時間內進行治療,現行的標準流程會先給予病患泛用型抗生素,同時抽血檢測確認病原體,但因為病原體鑑定十分耗時且失敗率高,幾乎大部分的病人是在感染何種微生物及其藥敏性均未知的情況下進行投藥治療,導致治療成效不佳。 根據國際知名醫學雜誌《The Lancet》統計,2017年全球敗血症病患每年約高達5000萬人,死亡人數達到1100萬人。此外,世衛組織也統計過,2015年約有60 %的兒童死亡起因於敗血症,所以,對於敗血症的診斷及治療具有極大的市場價值。根據美國市場研究公司Grand View research的報告指出,光是2023年敗血症診斷的市場規模就高達7.5億美金,預估2030年時甚至能達到14.3億美金,若包含後續治療及監測,更是超過85億美金的龐大市場。 即時、精準診斷敗血症在臨床上有極大需求 整體來說,現今臨床對於敗血症之診斷有發炎因子即時定量檢測、致病菌藥敏性鑑定和致病菌種類快速鑑定三項困境須加以克服。中正大學謝文馨教授團隊開發的「微流體光電整合型敗血症快速診斷平台」是利用發炎因子定量系統及OE-AST致病菌藥敏性感測系統克服現行臨床耗時的檢測方式,於第一時間取得發炎因子檢驗結果提供醫生精準用藥,再直接透過藥敏檢測結果進行抗生素降階等治療方針調整,可以快速且精準的動態監控病程發展。
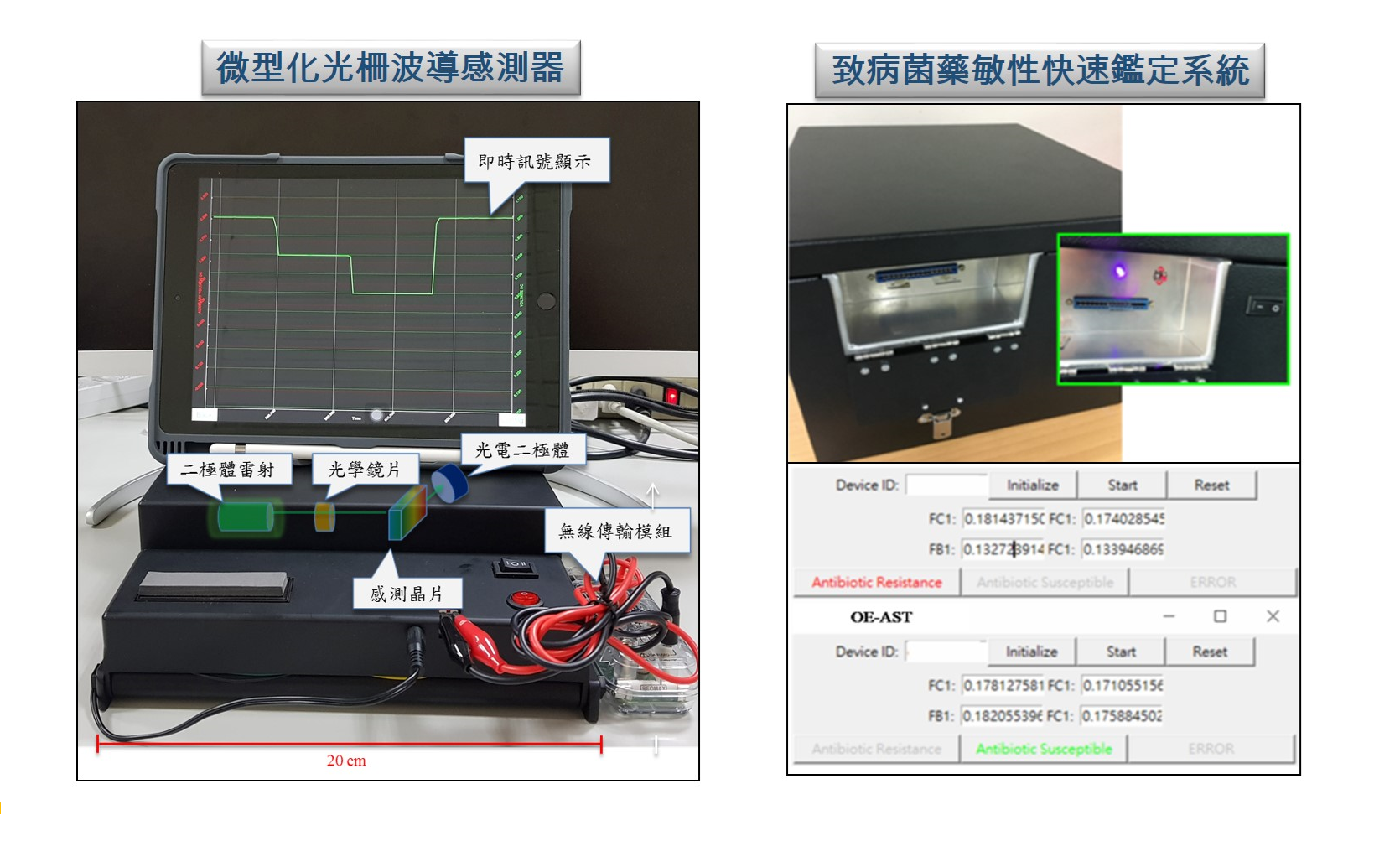
謝文馨教授團隊所開發的發炎因子定量系統每次檢驗只需約1小時,且一般護理人員即可操作,故臨床醫師在診間可隨時抽病患之血液樣品病進行檢測,整體流程快速且簡單,所需成本亦較現有的ELISA(酵素結合免疫吸附分析法)大幅降低。也因為檢測快速以及檢測成本極低,病患之發炎因子可每3小時定量檢驗一次,隨時監控發炎因子之變化量並調整臨床治療方式。 此外,OE-AST致病菌藥敏性檢測系統使用之晶片具獨特的選擇性濃縮機制,可將帶有複雜樣本中的細菌,選擇性的提濃於一微小的光電感測區中,其餘會造成干擾的血球細胞則被排離。因此,陽性血瓶中的樣本可直接取出進行抗生素藥敏培養3.5小時,即可進入本系統進行細菌濃度的半定量檢測。可得到5種細菌對7種抗生素的致病菌抗生素藥敏性調查,最多總共可省下44個小時的時間,讓患者得以在6小時內接受治療。 謝文馨團隊開發診斷技術已完成雛型機設計,可大幅節省檢驗時間 團隊所開發的診斷平台已經完成雛型機設計,正在進行真實檢體測試。其中,OE-AST致病菌藥敏感測系統完成了48通道雛型機設計和FDA pre-submission,發炎因子定量系統完成了第二代雛型機製作及測試,也完成了試量產製程的改良。
下一階段,團隊計畫將OE-AST致病菌藥敏感測系統的檢測能力推進到96通道,並且進入蛋白質定量分析領域;至於發炎因子定量系統也準備用在其他疾病的生物指標定量。因此,團隊也希望與抗體製造商、微流體晶片業者以及生醫檢測業者合作,擴大這項診斷平台的應用面向。
|
Copyright © 2012 - 2024 Research Center for Biotechnology and Medicine Policy (RBMP). All Rights Reserved